Shared Decision Making
Den richtigen Weg finden
In einer Hausarztpraxis werden Entscheidungen im Minutentakt gefällt. Manche sind eher banaler Natur, andere von großer Tragweite – vor allem bei ernsthaften und chronischen Erkrankungen. Dann stellt sich schnell die Frage, wer entscheidet: Der Arzt? Der Patient? Im ersten Fall – der Arzt entscheidet für den Patienten – spricht man vom paternalistischen Modell. Im zweiten Fall – der Informed Choice – wird der Patient vom Arzt informiert und trifft dann selbst die Entscheidung. Aber: Die volle Verantwortung macht Patienten nicht unbedingt glücklich, meint etwa Glyn Elwyn, Professor für Primary Care an der Universität von Swansea (Wales) und einer der renommiertesten Forscher im Bereich medizinischer Entscheidungsfindung. Er plädiert für einen Weg zwischen diesen beiden Extremen: die gemeinsame Entscheidungsfindung.
Dieses Shared Decision Making ist Teil des Wandels, der sich in den letzten Jahren im Verhältnis zwischen Arzt und Patient vollzogen hat. Wollten Patienten vor 20 Jahren zwar über ihre Erkrankung gut informiert sein, aber therapierelevante Entscheidungen lieber ihren Arzt treffen lassen, wird Mitentscheiden heute immer wichtiger.
Untersuchungen des amerikanischen Institute of Medicine belegen die Vorteile der Patientenbeteiligung. Patienten, die in die Entscheidung mit einbezogen werden, sind in der Regel zufriedener mit der Behandlung und unterstützen die Therapie aktiver. Das kann letztendlich zu besseren Behandlungsergebnissen führen. Umgekehrt sind fehlende Informationen ein häufiger Grund für Behandlungsabbrüche oder unnötige Therapien. Daher ist es erklärtes Ziel, dass Patienten ihre Krankheit ein Stück weit selbst managen und Verantwortung übernehmen. Arzt und Patient sollen gemeinsam entscheiden, welches weitere Vorgehen notwendig, angemessen und realistisch ist.

Grafik: Katharina Merz
Beim Shared Decision Making wird der Patient soweit an der Entscheidung beteiligt, wie gewünscht. Dabei gibt es viele verschiedene Abstufungen.
Wichtige Voraussetzungen
Allerdings müssen einige Voraussetzungen erfüllt sein, damit das auch in der Praxis funktioniert. Vor allem muss die bestehende Informationsasymmetrie – der Arzt weiß viel mehr als der Patient – soweit wie möglich verringert werden.
Das soll unter anderem das neue Patientenrechtegesetz schaffen, das dem Bundestag als Entwurf vorliegt. In der Begründung heißt es dazu: Verlässliche Informationen schaffen für die Patientinnen und Patienten Orientierung. Diese Informationen sind nicht Selbstzweck, sondern die Voraussetzung dafür, dass die Patientinnen und Patienten eigenverantwortlich und selbstbestimmt im Rahmen der Behandlung entscheiden können.
Das Hauptproblem: Die wichtigste Informationsquelle eines Patienten sind oft Fernsehen, Zeitschriften, das Internet oder die Nachbarin, was klare Grenzen für eine rationale Therapieentscheidung setzen kann. Deshalb ist die objektive Information der Patienten unabdingbar. Hier gibt es eine Vielzahl von patiententauglichem Informationsmaterial, inklusive konkreter Entscheidungshilfen für definierte medizinische Probleme (siehe Webtipp). Anbieter solcher Informationen sind unter anderem das Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWIG), das Ärztliche Zentrum für Qualität in der Medizin (ÄZQ) sowie Kassen und Kassenverbände. Informationsmaterial aus der Pharmaindustrie sollte dagegen kritisch überprüft werden.
Schrittweiser Einstieg
Grafik: Katharina Merz
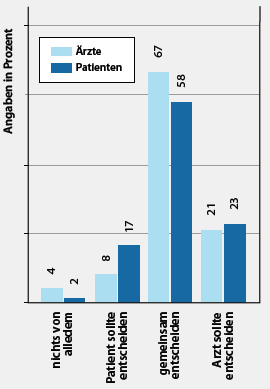
Ideale Entscheidungsfindung aus Sicht der Ärzte und der Patienten.
Eine gemeinsame Entscheidung muss schrittweise erarbeitet werden. Dabei werden die unterschiedlichen Behandlungsmöglichkeiten erklärt, die für die Therapie einer Erkrankung verfügbar sind. Dann werden Vor- und Nachteile jeder Option diskutiert. Die medizinische Evidenz sollte dabei Ausgangspunkt der Entscheidung sein. Neben der Studienlage sind hier aber auch persönliche Bewertungen von Risiken und die zu erwartenden Wirkungen einer Behandlung durch den Patienten wichtige Aspekte. Das eigentliche Gespräch zwischen Arzt und Patient ist dabei aber nur ein Teil des Prozesses. Denn die Vor- und Nachbereitung des Arzt-Patienten-Gesprächs – klassische Aufgabe der MFA – spielt hier eine genauso wichtige Rolle. Eine gut organisierte Praxis wird den Patienten immer dabei unterstützen, sich relevante Informationen – und so die nötige Entscheidungskompetenz – zu beschaffen. Die wichtigsten Punkte haben wir im Kasten auf dieser Seite für Sie zusammengefasst.
Generell eignet sich das Shared Decision Making, wenn mehrere Therapieoptionen mit vergleichbarer Wirksamkeit zur Auswahl stehen, die sich aber bei den Anforderungen oder Nebenwirkungen unterscheiden. Etwa bei einer mittelschweren Depression, wo eine Psychotherapie oder eine Therapie mit Antidepressiva möglich sind. Weniger oder gar nicht geeignet ist SDM dagegen in Krisen-oder Notfallsituationen oder wenn aufgrund der medizinischen Evidenz nur eine Behandlungsoption infrage kommt.
In einer Befragung der Zeitschrift Klinikarzt äußerten Ärzte und Patienten durchaus ähnliche Ansichten hinsichtlich der Entscheidungsfindung, wie die Grafik unten links zeigt. Vor allem jüngere Patienten und solche mit höherem Bildungsniveau wollen demnach gerne mitentscheiden. Ein klassischer Fall für gemeinsame Entscheidungen sind auch Zielvereinbarungen im DMP, etwa wenn es um Verhaltensänderungen geht. Auch hier geht es darum, Patienten für ihre Erkrankung zu sensibilisieren und sie zu einer Mitarbeit bei der Therapie zu bewegen.
Das Praxisteam unterstützt die Organisation
Mit folgenden Aktivitäten können Sie Arzt und Patienten bei der gemeinsamen Entscheidungsfindung unterstützen. Nicht alle Punkte sind immer umsetzbar, stimmen Sie sich mit dem Arzt oder der Ärztin über die Maßnahmen ab.
- Achten Sie darauf, dass geplante Kontakte ungeplante entbehrlich machen.
- Patienten im Vorfeld über geplante Untersuchungen informieren und zur Mitarbeit auffordern (z. B. alle Medikamente und Diabetes-Pass mitbringen).
- Nach dem Arztgespräch anbieten, Verständnisfragen zu beantworten.
- Schriftliche Zusammenfassung des Besuchs (Patientenbrief) mitgeben.
- Diagnosespezifische Infobroschüren mitgeben.
- Angebot für telefonische Rückfragen zur Verfügung stellen.
- Hilfestellung bei der Vermittlung konkreter Adressen und Maßnahmen (z. B. Beratungsstellen, Selbsthilfegruppen, Sportvereine).
- Schulungen einleiten.
- Wiedervorstellungstermin vereinbaren (Einverständnis des Patienten zum Recall einholen).
Webtipps
Umfangreiche Entscheidungshilfen finden Sie unter
- www.aok.de/entscheidungshilfen
- www.barmer-gek.de/104266, Rubrik Entscheidungshilfen
Hintergrundinformationen finden Sie auch auf der Website