Case Management
Ein Fall für zwei
Case Management (CM) ist ein Verfahren bei der Patientenversorgung, bei dem im Einzelfall Patienten unterstützt werden, damit Krankenhausaufenthalte vermieden werden können. Das Konzept des Case Management, bei dem der individuelle Fall im Mittelpunkt steht, wurde in den USA entwickelt. Es gewinnt aber auch in Deutschland an Bedeutung, wenn besonderer Interventionsbedarf besteht. So kann Case Management die Versorgung chronisch Kranker sinnvoll ergänzen. Hierbei spielt die Risiko-Stratifizierung, also die Abschätzung des individuellen Krankheitsrisikos, eine große Rolle. Denn die meisten Patienten benötigen nur wenig Unterstützung, um ihre Erkrankung selbst in den Griff zu bekommen. Eine zweite, nicht ganz so große Gruppe chronisch Kranker benötigt dagegen eine intensivere, strukturierte Betreuung, wie sie in den Disease-Management-Programmen stattfindet. Eine dritte, kleine Gruppe bilden die Hochrisikopatienten, für die ein Fallmanagement sinnvoll sein kann. Die intensivierte Betreuung soll zu mehr Lebensqualität und einer höheren Zufriedenheit bei dieser Patientengruppe führen– und letztendlich zu einer größeren Therapietreue.
Ziel: Klinikaufenthalte vermeiden
Aus verschiedenen Studien ist schon länger bekannt, dass Case Management die Versorgung bei bestimmten Indikationen wie Arthrose, Herzinsuffizienz oder Depression verbessern kann. Um herauszufinden, ob dieser Ansatz auch breiter umsetzbar ist, wurde an der Abteilung Allgemeinmedizin und Versorgungsforschung der Universität Heidelberg PraCMan (mehr dazu im Kasten auf Seite 13) entwickelt. Diese Studie untersucht in Kooperation mit der AOK, ob sich mit einem Hausarztpraxis-basierten Case Management die Zahl (vermeidbarer) Krankenhausaufenthalte verringern lässt.
Hauptaufgabe des Case Managers ist es, die Zusammenarbeit von Arztpraxis, Klinik, Pflegedienst und anderen zu organisieren, zu begleiten und auszuwerten. Er muss aber nicht nur medizinische und soziale Dienstleistungen koordinieren, er muss auch Prioritäten setzen, Ziele festlegen und für ihre Einhaltung sorgen.
Die Identifikation geeigneter Patienten für das Case-Management erfolgte bei PraCMan auf der Basis von Krankenkassen-Daten. Ausgewählt wurden z. B. Patienten, die in der Vergangenheit im Krankenhaus waren und bei denen ein hohes Risiko für eine erneute Einweisung bestand. Die Liste der potenziellen Teilnehmer wurden mit dem behandelnden Arzt besprochen und abgeglichen, um sicherzustellen, dass nur Patienten einbezogen wurden, die tatsächlich geeignet sind.
Start in das Case Management ist ein Assessment von 45–60 Minuten, das von einer speziell ausgebildeten MFA durchgeführt wird. Hier werden Informationen wie häusliche Situation und Hilfebedarf bei Aktivitäten des täglichen Lebens erfasst, aber auch medizinische Daten wie Impfstatus, Medikamenteneinnahme, Schmerzen und Depressivität. Danach definiert das CM-Team aus Arzt und MFA zusammen mit dem Patienten Ziele (z. B. mehr Bewegung im Alltag Case Management oder Start einer Suchttherapie) und plant das weitere Vorgehen.
Das Überprüfen am Telefon mithilfe eines strukturierten Fragebogens (Monitoring) übernimmt in der Folgezeit die MFA, die Abstände hängen davon ab, wie stabil der Patient ist. Auf Basis eines Ampelschemas wird dann bei der Auswertung entschieden, ob eine schnelle Aktion (z. B. Vorstellung beim Arzt) erforderlich ist oder nicht. Nach den ersten Ergebnissen von PraCMan kann es langfristig durchaus sinnvoll sein, dass der Hausarzt mit seinem Team diese Art einer intensiveren Versorgung übernimmt.
Reportage: Case Management in einer Hausarzt-Praxis
 Es ist der praxisfreie Donnerstagnachmittag. Ayse Korkmaz hat
endlich Zeit, ihre mehrfach chronisch kranken Patienten
anzurufen, die sie als Case Managerin betreut. Sie arbeitet in
der Hausarzt-Praxis von Marc Lux und ist eine von mehr als 100
MFA im Rahmen des Projekts PraCMan. Das Spannende am Projekt,
das von der AOK Baden-Württemberg gefördert wird: Nicht
irgendein Callcenter mit namenlosen Mitarbeitern übernimmt das
Case Management, sondern der betreuende Hausarzt mit seinem
Praxisteam.
Es ist der praxisfreie Donnerstagnachmittag. Ayse Korkmaz hat
endlich Zeit, ihre mehrfach chronisch kranken Patienten
anzurufen, die sie als Case Managerin betreut. Sie arbeitet in
der Hausarzt-Praxis von Marc Lux und ist eine von mehr als 100
MFA im Rahmen des Projekts PraCMan. Das Spannende am Projekt,
das von der AOK Baden-Württemberg gefördert wird: Nicht
irgendein Callcenter mit namenlosen Mitarbeitern übernimmt das
Case Management, sondern der betreuende Hausarzt mit seinem
Praxisteam.
In der Praxis aus dem baden-württembergischen Heiningen sind neben dem Arzt selbst zwei MFA und eine Auszubildende beteiligt. Ayse Korkmaz war für die Aufgabe der Case Managerin wie geschaffen, hatte sie sich doch schon zur Versorgungsassistentin in der Hausarztpraxis (VerAH) weitergebildet. 20 PraCMan-Patienten betreut sie und beschreibt ihre Erfahrungen sehr positiv: Das Herzstück des Case Managements ist die Zielvereinbarung mit dem Patienten. Besonders stolz ist sie auf einen Patienten, der stark geraucht hat und es im Rahmen der Betreuung geschafft hat, aufzuhören. Wie sie den Patienten dazu bekommen hat? Man sagt nicht, Du musst jetzt aufhören. Ich habe ihn einfach gefragt: Wie viele Zigaretten täglich können Sie sich vorstellen bis zum nächsten Monitoring wegzulassen?
Die MFA unterstützt die Patienten auch bei sozialen Fragen und Anträgen für einen Behindertenausweis, Pflegestufen, Hilfsmittel oder Fahrdienste. Damit es schneller geht, hat sich das Praxisteam alle wichtigen Formulare auf Vorrat besorgt. Dann müssen die Patienten nicht erst ins Rathaus, Anträge holen und sie alleine ausfüllen. Das ist gerade für ältere Patienten wichtig.
Auch über die Monitoring-Anrufe freuen sich die Patienten. Zwar geht sie zunächst mit ihren Patienten die Fragen aus dem Monitoringbogen durch, aber sie nimmt sich auch die Zeit für ein kleines Schwätzchen. Davon profitiert auch Marc Lux: Im Gespräch mit Frau Korkmaz werden oft ganz andere Dinge erzählt als bei mir im Behandlungszimmer. Die 10–15 Minuten Telefongespräch sparen dem Arzt Zeit, wenn der Patient das nächste Mal in der Praxis ist: Gerade bei den schwierigeren Patienten habe ich auf diesem Weg viele Infos schon vorab und muss weniger im Patientengespräch nachhaken. Insgesamt hat sich bei unseren 20 PraCMan-Patienten die Compliance verbessert, sagt Marc Lux.
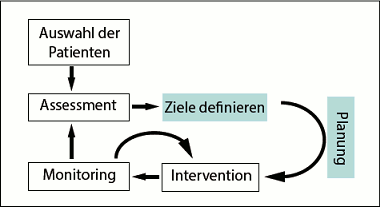
Quelle: Freund, BMC Health Serv Res 2010
Der klassische
Ablauf beim Case Management umfasst Auswahl der Patienten, Assessment,
Zieldefinition, Planung, Durchführung und Monitoring.
Interview

Dr. Tobias Freund ist Projektleiter bei PraCMan
Was war der Anlass für das Projekt PraCMan?
Zu zeigen, dass sich durch solche Projekte die Zahl der Krankenhaus-Einweisungen reduzieren lässt. Wir haben drei Indikationen gewählt, für die es auch bereits Disease-Management-Programme gibt: Diabetes Typ 2, COPD und Herzinsuffizienz.
Kernelement sind die Case Managerinnen. Was sind ihre Aufgaben?
Arzt und MFA bilden bei PraCMan ein Team, um die Patienten intensiver zu betreuen. Aus den Informationen des Assessments werden konkrete Ziele definiert. Der Patient, seine Angehörigen und der Arzt müssen dafür etwas tun. Wir legen daher großen Wert darauf, dass die MFA in motivierenden Kommunikationstechniken geschult werden.
Welche Effekte zeigen sich?
Es gibt noch keine endgültigen Ergebnisse. Aber wir wissen, dass die Patienten von dem Programm profitieren. Einen anderen Effekt, den wir sehen: Das Praxisteam als Ganzes erfährt eine Veränderung. Es besteht eine intensivere Beziehung zum Patienten und die MFA erfahren mehr Wertschätzung.

