Sicherheit der Arzneimitteltherapie
Pillen unter der Lupe
Zunehmend häufiger kommt es vor, dass einem Patienten mehr als vier Substanzen gleichzeitig verordnet werden. Man spricht dann von Polymedikation. Jedes Medikament kann Nebenwirkungen haben, die nicht erwünscht sind. Daher gilt es immer, den Nutzen eines Medikamentes gegen seinen möglichen Schaden abzuwägen. Deshalb muss sich der Arzt vor der Verordnung von Medikamenten über die Einnahme anderer Arzneimittel durch den Patienten informieren lassen. Je nachdem, welche Medikamente zusammen eingenommen werden und welche sonstigen Erkrankungen noch bei dem Patienten vorliegen, können gewisse Arzneistoffe kontraindiziert sein. Das bedeutet, diese sollten nicht gleichzeitig eingenommen werden. Zudem kann es bei bestimmten Erkrankungen oder bei Einnahme zusätzlicher Medikamente nötig sein, die Dosierung herabzusetzen.
Sucht der Patient auch noch mehrere Ärzte gleichzeitig auf, besteht die Gefahr einer Doppelverordnung. Dazu kommen Medikamente, die sich der Patient in der Apotheke ohne Rezept kaufen kann. Diese können wiederum mit den bereits eingenommen Wirkstoffen Probleme verursachen. Sie sind oftmals keineswegs so harmlos, wie Patienten häufig glauben. Krankenhausaufenthalte und Selbstmedikation des Patienten erfordern eine ganz besondere Aufmerksamkeit. Denn im Krankenhaus bekommen die Patienten oft einen veränderten Medikationsplan zum Teil mit Medikamenten, die Komplikationen im Rahmen des stationären Aufenthaltes vermeiden sollen. Nach der Entlassung werden diese Medikamente aber womöglich weiter eingenommen.
Ist der Patient älter, kommen noch andere Probleme hinzu: Der Körper kann mit den Arzneimittelwirkstoffen schlechter umgehen. Dies betrifft besonders die Aufnahme, Verteilung und Ausscheidung. Schnell kommt es dadurch zur Anreicherung der Wirkstoffe im Körper, oder die Wirkung verlängert sich. Dadurch kann es zu Verwirrtheit und Stürzen kommen.
Die Vielzahl oder die Art der gleichzeitig eingenommen Medikamente verursachen zudem Magen-Darm-Beschwerden, gegen die in den meisten Fällen dann wiederum ein Medikament verschrieben wird. Die Wirksamkeit vieler Therapien ist bei alten Patienten mit mehreren Erkrankungen deshalb oft unklar. Da sich ihr Zustand innerhalb kurzer Zeit verändern kann, können sich auch Erfolg der Therapie und ihre Sicherheit wandeln. Ein kontinuierliches Überprüfen der Therapie ist deshalb wichtig.
Unkritischer Umgang mit Medikamenten
Ältere Patienten gehen zudem oft unkritisch mit Medikamenten um. In einer Umfrage des wissenschaftlichen Instituts der AOK wurden Patienten ab 65 Jahre zu Einnahmeverhalten, Risikobewusstsein und Adhärenz im Umgang mit Arzneimitteln befragt. 86,7 Prozent gaben an, vom Arzt verordnete Medikamente einzunehmen. Dabei ist das Bewusstsein für Arzneimittelrisiken schwach ausgeprägt. Fast drei Viertel (71,2 Prozent) vertrauen ihrem Arzt allerdings hat die Mehrzahl der Befragten keine Erinnerung mehr an eine Therapieberatung durch den Hausarzt oder Apotheker. Dabei zeigen die Ergebnisse, dass eine erinnerte Therapieberatung durch den Hausarzt oder Apotheker das Risikobewusstsein für Arzneimittel und auch die Therapietreue erhöht.
Theoretisch sollen alle Fäden beim Hausarzt zusammen laufen. Doch selbst wenn es ihm gelingt, sich in der Eile der Sprechstunde einen Überblick über die Medikation eines Patienten zu verschaffen, ist die Frage nach dem Hauptziel einer Therapie noch nicht entschieden. Lieber einen Wirkstoff mit weniger Nebenwirkungen auf das Denkvermögen und die Leistungsfähigkeit, der den Blutdruck aber nur sanft senkt und damit höhere Blutdruckwerte in Kauf nimmt? Hierzu gibt es bislang keine praxistauglichen Handlungsempfehlungen, und der Arzt trägt die Entscheidung allein.
Medikamente im DMP
Mindestens einmal im Jahr sollen sämtliche Medikamente, die der Patient tatsächlich einnimmt (einschließlich Selbstmedikation), strukturiert erfasst werden. Mögliche Nebenwirkungen und Interaktionen sollen berücksichtigt werden, um frühzeitig Änderungen der Therapie oder Anpassungen der Dosis vornehmen zu können. Diese Regelung gilt für Patienten, bei denen die dauerhafte Verordnung von fünf oder mehr Arzneimitteln erforderlich ist.
Eine hilfreiche Liste
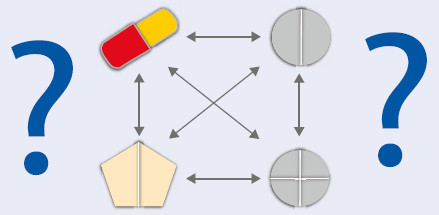
Mögliche Probleme bei der Polymedikation: Interaktionen, Unverträglichkeiten, Über- und Unterdo- sierung sowie Probleme bei der Handhabung
Ein guter Ansatz zur Erleichterung der Therapieentscheidung sind Arzneimittellisten, die geeignete und ungeeignete Medikamente für ältere Patienten aufzählen. Eine davon ist die Priscus-Liste. Ziel dieser Liste ist es Wirkstoffe auszuweisen, die für ältere Menschen weniger geeignet sind und ein erhöhtes Risiko an unerwünschten Arzneimittelwechselwirkungen darstellen. Die Medikamente der Priscus-Liste sind in 15 Gruppen eingeteilt. Zu jedem Medikament gibt es Therapiealternativen, Maßnahmen, wenn ein Mittel trotzdem eingesetzt werden soll, sowie Kontraindikationen, bei deren Vorliegen davon abzuraten ist. Die Liste dient Ärzten und Apothekern als Hilfestellung in der Arzneimitteltherapie.
Der Medikationsplan schafft Sicherheit
Seit mehr als einem Jahr haben Patienten mit mehr als drei Medikamenten Anspruch auf Erstellung eines Medikationsplans. In diesem Medikationsplan erfasst sind Wirkstoff, Handelsname, Stärke, Form, Einheit, Einnahmezeiten und besondere Hinweise zu den Medikamenten sowie der Grund für die Medikation. Der Medikationsplan wird vom Hausarzt erstellt. Sobald es eine Änderung bei der Medikation gibt, muss der Medikationsplan aktualisiert werden.
Die Aktualisierungen sollten dann vom Hausarzt selbst, einem Facharzt oder bei einem Krankenhausaufenthalt auch dort vorgenommen werden. Auf Wunsch des Patienten kann der Apotheker in der Apotheke den Plan um die Medikamente, die er dort ohne Verschreibung kauft, ergänzen. Aktuell wird der Medikationsplan ausgedruckt, er soll im Rahmen der anstehenden Digitalisierung vieler Prozesse (E-Health-Gesetz) mittelfristig aber auf der elektronischen Gesundheitskarte gespeichert werden. Der aktuell auf dem Medikationsplan aufgedruckte Barcode ermöglicht es bereits, die Informationen mit einem geeigneten Barcodescanner einzulesen und zu speichern.
Wichtige Rolle für die MFA
Zur Arzneimitteltherapiesicherheit gehört nicht nur das Wissen um Nebenwirkungen, hierzu gehört vor allem auch das Wissen um den Patienten. Aus diesem Grund kommt den MFA eine besondere Rolle zu. Polypharmazie ist im hektischen Praxisalltag zunächst eine Frage des Bewusstmachens: Wie wirkt der Patient auf mich? Macht er einen stabilen Eindruck oder baut er ab? Wie ist seine häusliche Situation? War er kürzlich in einem Krankenhaus? Wann war der letzte Medikationscheck?
Zur besseren Einbeziehung des Patienten in seine Therapie bitten Sie ihn, seine Medikamente mitzubringen. Ein Arzneimittel-Check sollte nach einem festgelegten Rhythmus erfolgen (z. B. halbjährlich). Vor allem erfragen Sie die Einstellungen des Patienten zu seiner Krankheit und seiner Medikation. Wiederholen Sie noch einmal Dosis und Einnahmevorschriften. Fragen Sie den Patienten auch nach Erinnerungstechniken, die ihm bei der täglichen Einnahme helfen.
Webtipps
- Informationen der KBV:
bit.ly/2yHPBCQ - Priscus-Liste:
www.priscus.net - Informationen der AOK:
www.aok-gesundheitspartner.de, Webcode W87081