Versorgung dementer Patienten
Die späten Tage unterstützen
Demenz ist eine der häufigsten psychischen Erkrankungen im Alter. Allein in Deutschland leben aktuell rund 1,6 Millionen Menschen mit Demenz und jede Hausarztpraxis betreut solche Patienten. Bei ihnen sind viele kognitive Fähigkeiten beeinträchtigt: Erinnern, Denken, Lernen und Beurteilen, aber auch Orientierung, emotionale Fähigkeiten und Sprachvermögen.
Je älter ein Mensch wird, desto höher steigt die Wahrscheinlichkeit, an einer Demenz zu erkranken (s. Abb.). In den meisten Fällen sind die Betroffenen älter als 65 Jahre. Bei den über 90-Jährigen ist die Erkrankungsquote am höchsten. Frauen sind grundsätzlich gefährdeter, an einer Demenz zu erkranken als Männer. Weitere Risikofaktoren sind zum Beispiel Bluthochdruck, Herzrhythmusstörungen oder Diabetes mellitus Krankheiten, die jeweils auch die Durchblutung der Gehirngefäße beeinträchtigen.
Drei Phasen mit verschiedenen Ansprüchen
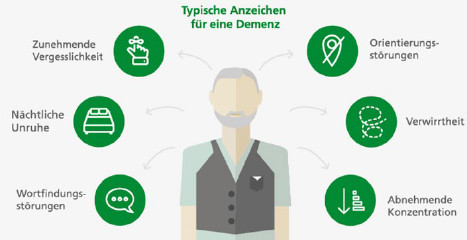
Eine Demenz beginnt schleichend. Erste Anzeichen sind Kraftlosigkeit, leichte Ermüdbarkeit, Reizbarkeit, depressive Verstimmungen oder Schlafstörungen (s. Abb.). Betroffenen fällt es zunehmend schwer, Neues zu behalten oder sich in ungewohnter Umgebung zu orientieren. Ihr Urteilsvermögen lässt nach. Sie werden launisch und ziehen sich zurück.
In der mittleren Phase ist eine selbstständige Lebensführung nur noch mit Unterstützung möglich. Sprache und Sprachverständnis sind spürbar beeinträchtigt, Erinnerungen verblassen und der Tag-Nacht-Rhythmus gerät aus den Fugen. Die frühere Teilnahmslosigkeit schlägt oft in quälende Unruhe und Rastlosigkeit um. Viele Patienten wandern umher und verirren sich leicht.
In der späten Phase sind die Erkrankten rund um die Uhr auf Pflege und Betreuung angewiesen. Sie verlieren die Kontrolle über alle körperlichen Funktionen. Selbst die engsten Angehörigen werden nicht mehr erkannt. Schließlich werden die Betroffenen bettlägerig und sehr anfällig für eine Lungenentzündung oder Wundgeschwüre.
Fingerspitzengefühl zeigen
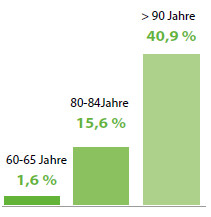
Demenz ist auch eine Frage des Alters die Häufigkeit steigt ab 80 Jahren rapide.
Vor allem bei den ersten Arztbesuchen oder der Klärung von rechtlichen Fragen ist viel Empathie gefragt. Denn die Erkrankten teilen oft die Einschätzung ihrer Angehörigen nicht und wehren sinnvolle Maßnahmen ab. Und auch die Angehörigen befinden sich in einer ungewohnten Situation: Zum einen müssen sie damit klarkommen, dass ein vertrauter Mensch seine Persönlichkeit verliert. Zum anderen sind sie gefordert, rund um die Uhr auf den Angehörigen und sein Verhalten zu achten. Sie brauchen in der Praxis oft genauso viel Unterstützung wie die Patienten selbst.
Worauf Sie als MFA beim Umgang mit Demenzpatienten achten sollten, haben wir in der Checkliste zusammengestellt. Die Angehörigen können Sie unterstützen, indem Sie auf die vielfältigen Angebote hinweisen, auf die der Patient Anspruch hat. Dazu gehören die zeitweise Betreuung des Pflegebedürftigen in einer stationären Einrichtung (Tagespflege / Nachtpflege, Kurzzeitpflege), die Ersatzpflege / Verhinderungspflege, Entlastungsleistungen und wohnumfeldverbessernde Maßnahmen. Höhe und Umfang der Leistungen hängen vom Pflegegrad ab. Und für die pflegenden Angehörigen selbst gibt es individuelle Beratungs- und Schulungsangebote.
Tipps für den Alltag
Das Umfeld eines Dementen sollte so wenig wie möglich verändert werden, um ihn nicht zu verwirren. Trotzdem sollte die Wohnung dem gesteigerten Bewegungsdrang des Betroffenen angepasst werden und keine gefährlichen Gegenstände enthalten. Veränderungen sollten am besten möglichst unauffällig vorgenommen werden und müssen bei Bedarf im Laufe der Erkrankung immer wieder angepasst werden.
Vorhandene Fähigkeiten bleiben den dementen Patienten länger erhalten, wenn sie geübt werden. Die betreuenden Angehörigen sollten den Erkrankten je nach Krankheitsstadium in Alltagsaufgaben einbeziehen (z. B. Kochen, Gartenarbeit) und gemeinsame Tätigkeiten anbieten, z. B. singen oder spielen, aber auch einkaufen oder spazieren gehen.
Feste Zeiten für die Aktivitäten des täglichen Lebens und der immer gleiche Ablauf geben dem demenziell veränderten Menschen Orientierung und Sicherheit. Es hilft, wenn er Details wiedererkennt und aus Erfahrung weiß, was im nächsten Schritt folgt. Daraus können Rituale entstehen, die sich im Unterbewusstsein einprägen und selbst dann abrufbar sind, wenn das Gehirn schon stark geschädigt ist.
Kommunikation funktioniert noch
© AOK
Eine beginnende Demenz kündigt sich mit typischen Symptomen an.
Last, but not least: Ein Mensch mit Demenz kann sich nach wie vor verständigen - nur auf eine andere Art, denn die Sprache verliert an Bedeutung. Erkrankte vergessen mitunter, was sie sagen wollten. Oder sie verstehen nicht, was ihr Gegenüber meint. Auch der Bezug zur Realität geht verloren.
Sie erleichtern dem Patienten die Kommunikation, wenn Sie direkte Fragen stellen, die er mit Ja oder Nein beantworten kann und wenn Sie ihm ausreichend Zeit zum Antworten lassen. Blickkontakt und freundliche Berührung können die Kommunikation dabei unterstützen.
Checkliste: Umgang mit Demenzpatienten
Verhaltensänderungen müssen alle Beteiligten erst einmal verstehen. Es ist nicht immer leicht, Ruhe zu bewahren. Folgendes kann helfen:
- Sprechen Sie mit einem demenziell veränderten Menschen in kurzen, klaren Sätzen, damit er sich nicht überfordert fühlt.
- Geben Sie ihm immer das Gefühl, dass sie ihn ernst nehmen.
- Drängen oder hetzen Sie ihn nie. Demenzkranke können mit Stress nicht umgehen.
- Nehmen Sie Konfrontationen nicht persönlich.
- Versuchen Sie ihn in schwierigen Situationen mit Worten zu beruhigen.
- Bleiben Sie in Konfliktsituationen ruhig. Wenn Sie für ein weiteres Gespräch zu wütend sind, dann verlassen Sie für einen Moment den Raum.
- Demente reagieren sehr stark auf Stimmungen - je mehr Ruhe Sie ausstrahlen, umso besser kann der Erkrankte damit umgehen.


