Altersdepression
Trübe Gedanken erkennen

© Lightfield Studios stock.adobe.com
Viele Menschen verbinden Alter mit Einschränkungen, Abschieden und körperlichen Beschwerden. Ist es da nicht fast schon normal, depressiv zu sein? Studien zeigen das Gegenteil: Das Wohlbefinden nimmt im Alter sogar zu! Im Alter von 50 bis 53 Jahren fühlen sich Menschen im Durchschnitt am wenigsten wohl. Anschließend steigt das durchschnittliche Wohlbefinden mit jedem Lebensjahr kontinuierlich an. Das fanden Wissenschaftler in einer Studie 2010 in New York mit fast 350.000 Probanden heraus.
Trotzdem ist die Altersdepression (engl.: late-onset depression und abgekürzt LOD) relativ häufig. Die Prävalenz für klinisch bedeutsame Depressionen im höheren Lebensalter wird in Abhängigkeit von der Stichprobenauswahl und der Diagnoseerhebung von 8 bis 18% angegeben, für Bewohner von Heimen mit 15 bis 25%.
Ganz grundsätzlich unterscheiden sich Depressionen im Alter nicht von solchen in jüngeren Jahren. Im Vergleich zu jüngeren Betroffenen beschweren sich Ältere aber seltener darüber, dass sie sich traurig fühlen. Deshalb kommen häufig weder die Betroffenen selbst noch ihre Angehörigen auf die Idee, dass eine Depression vorliegen könnte. Man kann eine Alterdepression aber durchaus an den Symptomen erkennen. Dazu gehören:
- Hoffnungslosigkeit
- körperliche Symptome ohne eindeutig identifizierbare körperliche Ursache. Dazu gehören Schmerzen, Schlafstörungen, Schwindel, Abgeschlagenheit, Gewichtsverlust, Unruhe
- Ängste, z.B. den Partner zu verlieren
- Gedächtnisstörungen und Konzentrationsprobleme
© Versorgungsatlas
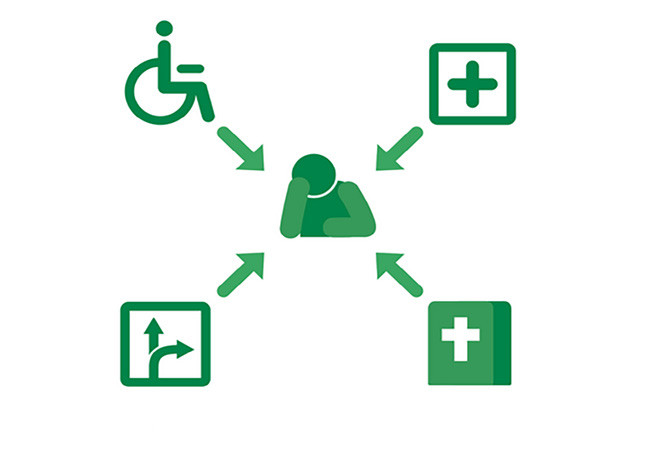
Neben einer genetischen Prädisposition haben vier Risikofaktoren Einfluss auf die Entwicklung und den Verlauf einer Altersdepression.
Vor allem der letzte Punkt kann auch auf eine falsche Fährte führen. Wenn ältere Menschen länger zum Nachdenken brauchen, Gedächtnisprobleme haben oder sich viel schlechter konzentrieren können, denken sie selbst und Angehörige oft eher an eine Demenz als an eine Depression. Man kennt eine Reihe von Risikofaktoren für eine Altersdepression (siehe Grafik):
- Körperliche Erkrankungen wie Typ2-Diabetes, Herz-Kreislauf- und Krebserkrankungen. Sie können zu Schmerzen führen und damit die Lebensqualität beeinträchtigen.
- Verlust nahestehender Menschen
- Veränderungen durch den Rückzug aus dem Arbeitsleben
- eingeschränkte Mobilität und zunehmende Abhängigkeit von anderen Menschen
Die richtige Diagnose ist mitunter schwierig, weil ältere Menschen häufiger an Erkrankungen leiden, die ähnliche subjektive Beschwerden wie eine Depression verursachen können, etwa allgemeine Schlafstörungen. Aber auch somatische Erkrankungen wie eine Schilddrüsenunterfunktion können zu einer Depression führen.
© Versorgungsatlas
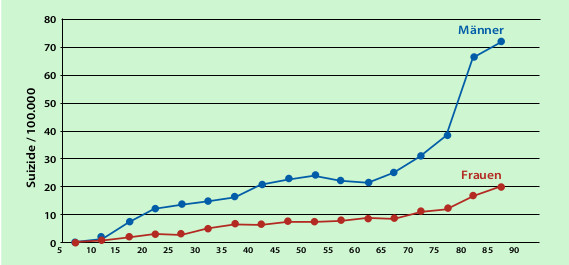
Vor allem Männer zwischen 65 und 85 Jahren, die alleine leben, sind suizidgefährdet, wie die Statistik belegt.
Probleme ansprechen
Wenn Sie das Gefühl haben, dass ältere Menschen vielleicht unter einer depressiven Erkrankung leiden, sollte das zur Sprache kommen. Bei Angehörigen im familiären Umfeld sollten Sie das selbst ansprechen schließlich weiß man, dass Sie im medizinischen Umfeld tätig sind. Bei Patienten sollten Sie dem Arzt oder der Ärztin einen entsprechenden Hinweis geben. Denn je früher eine Depression behandelt wird, desto besser sind die Aussichten auf Erfolg. Eine depressive Erkrankung sollte auch deswegen ärztlich abgeklärt werden, um andere Ursachen auszuschließen (z.B. eine beginnende Demenz). Bedenken muss man aber immer, dass ältere Menschen oft ein negatives Bild von psychischen Erkrankungen haben und die Möglichkeit einer depressiven Erkrankung bei sich selbst vehement ablehnen.
Ganz hellhörig sollte man werden, wenn Menschen von Suizid reden. Denn das Suizidrisiko ist bei älteren Menschen am höchsten, vor allem bei alleinlebenden Männern zwischen 65 und 85 Jahren (siehe Grafik). Bisher konnte noch nicht geklärt werden, warum das so ist. Eine wichtige Rolle spielt wahrscheinlich, dass Depressionen insbesondere bei älteren Männern häufig gar nicht oder nicht ausreichend behandelt werden.
Therapeutische Optionen
Die Wahl einer geeigneten Behandlung richtet sich nach klinischen Faktoren wie Symptomschwere und Erkrankungsverlauf. Außerdem berücksichtigt sie die Patientenpräferenz. Grundsätzlich gibt es zwei primäre Behandlungsstrategien, die Psychotherapie und die Pharmakotherapie. Auch eine soziale Unterstützung kann für den Therapieerfolg wichtig sein.
Die Betreuung ist komplex. Deshalb ist bei hochbetagten Patienten eine Kooperation zwischen Hausarzt, Facharzt, Pflegediensten und Angehörigen besonders wichtig. Zur Unterstützung und zur Überbrückung gibt es Angebote wie den AOK-Familiencoach Depression (siehe Kasten).
Familiencoach Depression
© AOK
Als MFA können Sie Angehörige auf Angebote aufmerksam machen, die bei der Betreuung von Patienten mit Altersdepression hilfreich sein können. Ein Beispiel ist der Familiencoach Depression der AOK. Ein spezieller Bereich im Online-Coach hilft Angehörigen betroffener Menschen ab sofort dabei, Altersdepressionen zu erkennen und die Erkrankten zu unterstützen.

